Die In-Vitro-Fertilisation ist eine der häufigsten Methoden der künstlichen Befruchtung und kann euch helfen, euren Kinderwunsch zu erfüllen. Ob eine IVF bei euch in Frage kommt, erfahrt ihr in der Kinderwunschklinik. Wir informieren euch hier, welche Voraussetzungen dafür nötig sind und wie genau diese Behandlung abläuft.
- Was genau ist die In-Vitro-Fertilisation?
- Wann wird die IVF empfohlen?
- Was sind die Voraussetzungen?
- Ablauf der In-Vitro-Fertilisation
- 1. Schritt: Vorbehandlung der Frau durch hormonelle Stimulation
- 2. Schritt: Künstliche Einleitung des Eisprungs
- 3. Schritt: Entnahme der Eizellen: Punktion
- 4. Schritt: Gewinnung und Aufbereitung des männlichen Samens
- 5. Schritt: Befruchtung der Eizellen
- 6. Schritt: Die Übertragung der Embryonen in die Gebärmutter
- Nachuntersuchungen und Einnistungshilfen
- Erfolgschancen einer In-Vitro-Fertilisation
- Was kostet eine IVF?
Was genau ist die In-Vitro-Fertilisation?
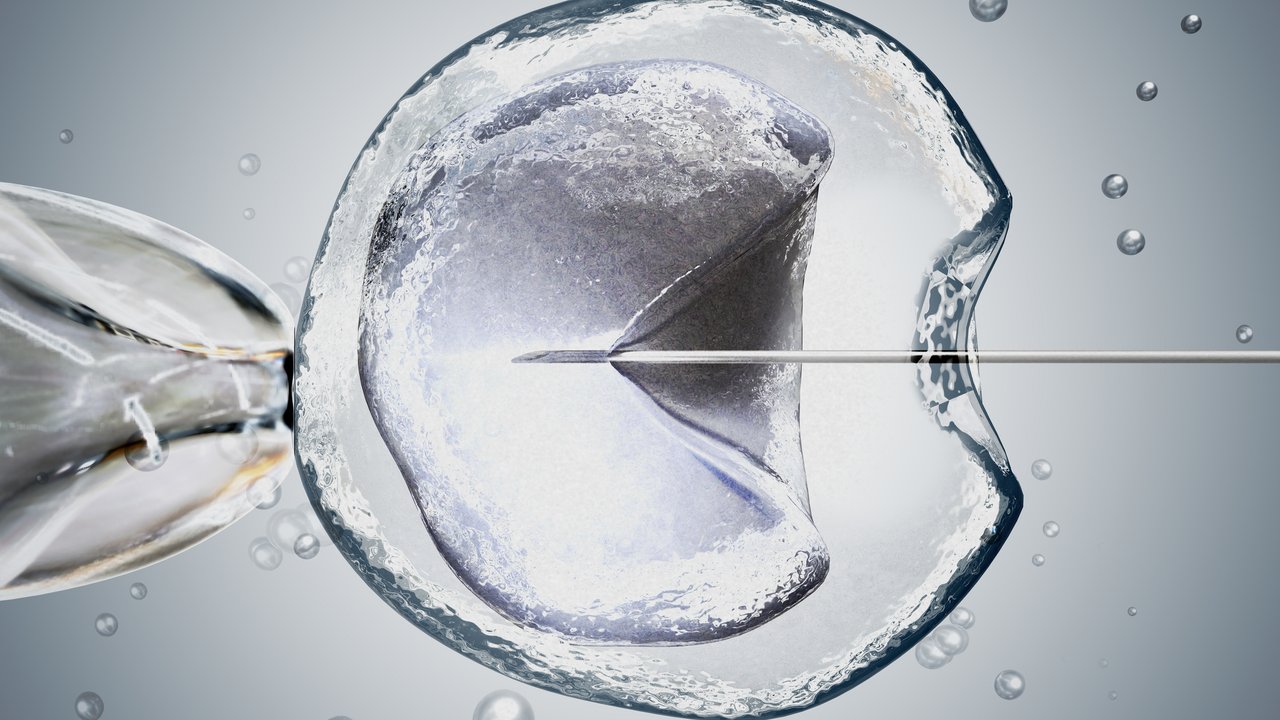
Bei der In-Vitro-Fertilisation (IVF) findet die eigentliche Befruchtung bzw. Verschmelzung von Eizelle und Samenzelle nicht im Körper der Frau statt, sondern im Labor. Dazu müssen einer Frau befruchtungsfähige Eizellen entnommen und mit dem Samen des Mannes in einem Glasschälchen zusammengebracht werden. Erst nach der erfolgreichen Fertilisation in Vitro (lat. Befruchtung im Glas) können bis zu drei befruchtete Eizellen wieder in die Gebärmutter der Frau eingesetzt werden. Diese Verfahren führen spezielle Kinderwunschkliniken und -zentren durch, die sich auf Reproduktionsmedizin spezialisiert haben.
Wann wird die IVF empfohlen?
Die IVF wird vor allem Frauen empfohlen, deren Eileiter in ihrer Funktion beeinträchtigt oder komplett verschlossen sind, so dass der Transport der Eizelle nach dem Eisprung auf dem Weg zur Gebärmutter behindert oder nicht möglich ist. Eine Endometriose (Vorkommen von Gebärmutterschleimhaut außerhalb der Gebärmutter) kann die Fruchtbarkeit der Frau ebenfalls so stark vermindern, dass eine Schwangerschaft auf natürlichem Weg nicht möglich ist. Eine Alternative zur IVF ist die ICSI-Behandlung, die vor allem bei mangelnder Spermaqualität durchgeführt wird.
Zu einer IVF können Ärzte aber auch raten, wenn:
• eine immunologisch bedingte Unfruchtbarkeit vorliegt
• der Mann unter Fruchtbarkeitsstörungen leidet und seine Spermaqualität Mängel aufweist
• oder das Paar aus unerklärlichen Ursachen nicht schwanger wird
Was sind die Voraussetzungen?
Um eine In-Vitro-Fertilisation erfolgreich durchzuführen, muss die Frau eine gesunde Gebärmutter und einen regelmäßigen Monatszyklus mit Eisprung haben. Die Qualität der männlichen Spermien sollte hinreichend gut sein, dass aus dem Ejakulat genügend bewegliche Spermien gewonnen werden können. Dazu wird vor der Behandlung bereits ein Spermiogramm erstellt d.h. eine Samenuntersuchung durchgeführt.
Ihr überlegt, euch in eine Kinderwunschpraxis zu begeben? Wir haben mit den Expertinnen von Fertilly gesprochen, die viele Patientinnen an Kinderwunschkliniken vermittelt und unabhängig zur künstlichen Befruchtung, Samenspende & Fruchtbarkeitsthemen beraten. Im Video-Interview hat Patientenberaterin Nicole viele hilfreiche Informationen für euren Weg zur passenden Klinik:
Dieses Video entstand in Kooperation mit Fertilly.
Ablauf der In-Vitro-Fertilisation
Für die Durchführung der künstlichen Befruchtung sind mehrere Schritte notwendig, die zum Teil eine längere Vorlaufzeit benötigen.
1. Schritt: Vorbehandlung der Frau durch hormonelle Stimulation
Am Anfang der Behandlung steht zunächst eine hormonelle Downregulation. Der Frau werden Hormonpräparate verabreicht, die einen vorzeitigen Eisprung verhindern sollen. Nach etwa 14 Tagen werden, ebenfalls durch Einnahme von Medikamenten, die Eierstöcke hormonell dazu stimuliert, mehrere Eibläschen gleichzeitig reifen zu lassen. So erhöhen sich die Chancen, mit einem einzigen Eingriff eine größere Anzahl befruchtungsfähiger Eizellen entnehmen zu können. In Einzelfällen kann es hier zu einer Überstimulation kommen.
2. Schritt: Künstliche Einleitung des Eisprungs
Etwa eine Woche nach Beginn der hormonellen Stimulation der Eierstöcke werden vom Arzt mit Ultraschall oder durch Bestimmung der Hormonwerte im Blut Größe und Reife der vorhandenen Eizellen kontrolliert. Sind die Eizellen ungefähr 18 Millimeter groß, sind sie reif und befruchtungsfähig. Die Frau beendet die Einnahme der stimulierenden Medikamente, und mit einer hCG-Injektion (humanes Choriongonadotropin) wird, meist zehn bis 14 Tage nach Beginn der Stimulationsbehandlung, der Eisprung eingeleitet.
3. Schritt: Entnahme der Eizellen: Punktion
Mithilfe einer feinen Nadel werden bei der Punktion etwa 36 Stunden nach Einleitung des Eisprungs die Eibläschen punktiert und die befruchtungsfähigen Eizellen vom Arzt entnommen. Der Eingriff erfolgt für gewöhnlich über die Scheide und wird am Bildschirm mit dem Ultraschall verfolgt. Die Frau erhält entweder Beruhigungs- und Schmerzmittel oder eine kurze Vollnarkose. Als Nachwirkungen können manchmal leichte Blutungen und ein Wundgefühl auftreten, jedoch kann die Frau meist nach einer Ruhephase wieder nach Hause gehen. Die entnommenen Eizellen werden vom Arzt unmittelbar ans Labor weitergegeben.
4. Schritt: Gewinnung und Aufbereitung des männlichen Samens
Am Tag der Eizellenentnahme wird auch vom Partner möglichst „frisches“ Sperma benötigt. Dieses wird durch Masturbation in der Praxis gewonnen, oder ist bei schweren Fruchtbarkeitsstörungen durch eine Hodenbiopsie schon bereitgestellt, tiefgefroren (kryokonserviert) und zeitgerecht aufgetaut. Die Samenflüssigkeit wird im Labor durch ein spezielles Verfahren mit dem Ziel aufbereitet, die Befruchtungsfähigkeit zu optimieren.
Das Ejakulat wird dazu „gewaschen“, übrig bleiben nur noch besonders bewegliche Samenfäden als eine Art Konzentrat. Das „Waschen“ und Konzentrieren der Spermien dauert etwa zwei Stunden. Falls das Sperma des eigenen Partners nicht verwendet werden kann, kann alternativ auch eine Befruchtung mit Spendersamen durchführen.
5. Schritt: Befruchtung der Eizellen
Nun werden im Labor jeweils eine Eizelle mit einer Vielzahl an Spermien in einer Nährlösung zusammengebracht und für etwa 24 Stunden in einem Brutschrank aufbewahrt. Die Befruchtung findet nun ohne weitere „Unterstützung“ statt. Ist die Eizelle erfolgreich befruchtet, erkennt man das unter dem Mikroskop an zwei „Vorkernen“, die jeweils das genetische Material von Spermium und Eizelle enthalten. So werden die Eizellen ausgesucht, die im letzten Schritt in die Gebärmutter der Frau eingepflanzt werden.
Übrig gebliebene befruchtete Eizellen können mit Einwilligung beider Eltern im Vorkern-Stadium für einen weiteren Übertragungsversuch eingefroren werden. Durch die Kryokonservierung hat das Paar dann weitere befruchtete Eizellen für einen weiteren Versuch oder einen erneuten Kinderwunsch. Zudem erspart sich die Frau die hormonelle Vorbehandlung und Eizellentnahme.
Sind beide Vorkerne schon in der Eizelle miteinander verschmolzen, ist bereits ein Embryo entstanden. Ab diesem Entwicklungsstadium dürfen die Eizellen nicht mehr eingefroren werden.
6. Schritt: Die Übertragung der Embryonen in die Gebärmutter
An einem optimalen Tag im Zyklus werden die Embryonen nun wieder in die Gebärmutter der Frau eingesetzt. Auch wenn sich im Labor mehrere Embryonen entwickeln und eingefroren werden, dürfen gesetzlich maximal drei Embryos gleichzeitig übertragen werden. Der Transfer mehrerer Embryonen erhöht die Wahrscheinlichkeit einer Schwangerschaft, allerdings auch die einer Mehrlingsschwangerschaft mit größeren Risiken. Ihr besprecht das vorher mit den behandelnden Ärzten.
Die Übertragung der Embryonen wird ambulant und ohne Narkose mittels eines Katheters über Vagina und den Muttermund durchgeführt. Der Arzt kontrolliert die richtige Platzierung mit dem Ultraschall-Monitor. Die meisten Frauen empfinden diesen Eingriff als wenig oder gar nicht schmerzhaft. Um das erfolgreiche Einnisten des Embryos in die Gebärmutterschleimhaut zu unterstützen, sollte sich die Frau in den darauffolgenden Tagen schonen, Stress vermeiden, auf Geschlechtsverkehr verzichten und keine schweren körperlichen Arbeiten verrichten.
Nachuntersuchungen und Einnistungshilfen
Etwa 14 Tage nach Übertragung der Embryos kann mit einem Schwangerschaftstest festgestellt werden, ob die Behandlung erfolgreich war oder ob ein neuer Versuch gestartet werden muss. Meistens wird die Frau dazu zwei Wochen später zum Bluttest in die Kinderwunschklinik gebeten. Vor Ablauf dieser Frist kann durch Verabreichung von bestimmten Hormonen oder Enzymen das Einnisten des Embryos in die Gebärmutter unterstützt werden.
Zwei Wochen nach dem Einsetzen der Embryonen kann durch zusätzliche Gabe des Gelbkörperhormons (Progesteron) die Schwangerschaft stabilisiert werden. Frühestens einen Monat nach Abschluss der Behandlung lässt sich dann per Ultraschall bestimmen, ob der Embryo lebt.
Erfolgschancen einer In-Vitro-Fertilisation
Nach dem deutschen IVF-Register liegt die Erfolgsrate dieser Art der künstlichen Befruchtung zwischen 15 und 20 % pro Behandlungszyklus. Nach der vierten Behandlung sind etwa 70 % der Frauen schwanger. Der Erfolg ist dennoch nicht garantiert: Die Chancen sind von Frau zu Frau sehr unterschiedlich und von der jeweiligen Fruchtbarkeitsstörung, individuellen Gegebenheiten sowie vom Alter der Frau abhängig. Eine Behandlungsgarantie gibt es sowieso nicht.
Was kostet eine IVF?
Die Kosten für eine künstliche Befruchtung durch IVF können zwischen 3000 und 4000 € liegen pro Behandlungszyklus liegen. Seit 2004 übernehmen die gesetzlichen Krankenkassen 50 % für die ersten drei Versuche, einige gesetzliche und private Kassen übernehmen sogar komplett. Manche Kassen zahlen auch noch einen weiteren Versuch und haben das Alter der Frau auf 42 Jahre angehoben. Ansonsten gelten bei den meisten Krankenkassen die folgenden Voraussetzungen für die Kostenbeteiligung:
- Der Arzt muss einen Behandlungsplan vorlegen und diesen muss das Paar von der Kasse genehmigen lassen.
- Beide Partner müssen zu Beginn der Behandlung das 25. Lebensjahr vollendet haben.
- Die Frau darf nicht älter als 40, der Mann nicht älter als 50 Jahre alt sein.
- Das Paar muss verheiratet sein und bei der gleichen Krankenkasse versichert sein.
Der Bund unterstützt Paare mit unerfülltem Kinderwunsch ebenfalls finanziell. Ihr könnt bei eurem jeweiligen Bundesland zusätzlich eine staatliche Förderung beantragen. Manche Bundesländer ermöglichen dies sogar lesbischen Paaren.
Die Kosten einer Kryokonservierung „überzähliger“ Eizellen und Spermien werden dagegen nicht übernommen. Auch unverheiratete Paare können im Übrigen rein gesetzlich eine In-Vitro-Fertilisation durchführen lassen, dafür müssen sie in einer stabilen Beziehung leben und keiner der Partner darf mit einem anderen verheiratet sein. In dem Fall würden die Krankenkassen die Kosten allerdings nicht mittragen.
Weitere Informationen findet ihr beim Gemeinsamen Bundesausschuss und IVF-Register.
Bildquelle: Getty Images/vchal
Hat dir "In-Vitro-Fertilisation: Die wichtigsten Fragen zur künstlichen Befruchtung" gefallen, weitergeholfen, dich zum Lachen oder Weinen gebracht? Wir freuen uns sehr über dein Feedback – und noch mehr, wenn du uns auf Pinterest, Youtube, Instagram, Flipboard und Google News folgst.